メタボリックシンドロームとは
メタボリックシンドロームは近年、日本でも広く知られるようになりました。メタボとも呼ばれ、40~70歳ではおよそ男性の2人に1人、女性の5人に1人が該当者または予備群とされています。問題点を正しく理解し、予防や対策につなげることが大切です。
●メタボリックシンドロームの広まりと現状
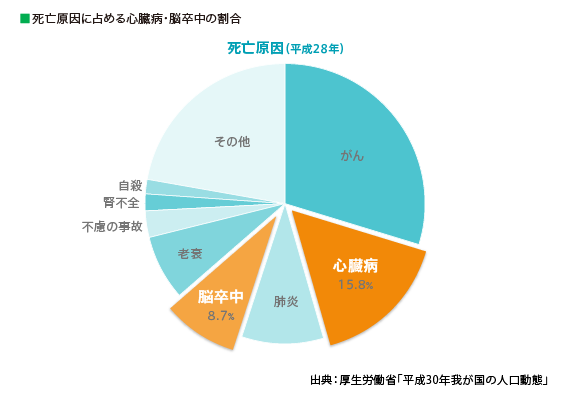
メタボリックシンドロームとは、内臓脂肪が蓄積し、高血圧、糖尿病、脂質異常症(かつては高脂血症と言われていたもの)など複数の生活習慣病を起こしやすくなっている状態を指します。高血圧、糖尿病、脂質異常症は動脈硬化を進行させるため心筋梗塞や脳梗塞と密接に関係します。メタボリックシンドロームは、このような生活習慣病と、それにより引き起こされる心筋梗塞や脳梗塞の前段階と言えます。
メタボリックシンドロームが日本で認知され始めたのは1980年前後と言われています。高度成長期(1960年頃)以前、働く世代の死亡原因としては結核や感染症が多く、脳卒中においては脳出血(血管が破れるもの)が多く見られました。その後1964年の東京オリンピック前後から食生活が欧米化し動物性脂肪や乳製品、糖分が多く摂られるようになり、また自動車や家電製品の普及でからだを動かすことが減ったため、肥満、特に内臓脂肪型の肥満が増え始めました。内臓脂肪の増加は高血圧、高中性脂肪、高コレステロール、高血糖につながり動脈硬化を起こし、さらには心筋梗塞や脳梗塞を引き起こします。そのため心臓病や脳卒中による死亡率が高まりました。こういった病気の原因は、主に内臓脂肪の増加であることから2005年にメタボリックシンドロームの診断基準が定められました。2008年には特定健康診査・特定保健指導が開始されるなどメタボリックシンドロームによる生活習慣病や重篤な疾患を予防しようという動きにつながりました。
※心筋梗塞・・・心臓病のひとつで、心臓に酸素や栄養を送る冠動脈が血栓などによって詰まり、その先に酸素や栄養が行き渡らず心筋が壊死してしまう病気。
※脳梗塞・・・脳の血管が破れるか詰まるかして脳に血液が届かなくなり脳の神経細胞に障害が起きる病気を脳卒中といいますが、脳卒中のうちで血管が詰まる病気。
●メタボリックシンドロームの基準値
メタボリックシンドロームには診断基準が定められています。国ごとに基準は異なり、日本では日本内科学会など8団体が2005年4月に日本の基準を定めました。
必須項目+2項目が診断基準ですが、要素が多いほど心筋梗塞や脳卒中につながるリスクが増えてきます。診断基準の要素を満たしていなくても基準の数値に近い場合は予備群と考えられ、健康状態への注意と生活習慣の改善が必要です。

●メタボリックシンドロームの自覚
メタボリックシンドロームの状態は、健康診断などで確認することができます。血圧や血糖が非常に高い場合は頭痛、頻尿などの自覚症状がありますが、一般的に中性脂肪値、血圧・血糖値が高くても自覚症状が出ないことが多いため、健診で知ることが多いようです。2008年4月から40歳~74歳の全国民を対象に特定健康診査(特定健診)、特定保健指導が始まりました。特定健診・特定保健指導ともに全ての保険加入者(健康保険組合や国民健康保険などの加入者)を対象としているため、自営業者や専業主婦も利用することができます。勤務先の健診などを受診している人は特定健診を別途受ける必要はありません。適切に健康診断を受けていれば、メタボリックシンドロームに当てはまる場合は指摘されることになります。
なお女性はメタボリックシンドロームの基準に当てはまらない場合でも注意が必要です。日本で女性のメタボリックシンドローム該当者の割合が男性に比べて低いのは診断基準の設定に原因があるためとも考えられています。欧米と日本では基準値が異なり(WHOの基準では腹囲は男性が84cm、女性が80cm)日本の基準では女性の腹囲はこれより大きく設定されていますので、メタボリックシンドロームに該当しない場合があります。また女性ホルモン(エストロゲン)は血管を広げ動脈硬化を抑える作用がありますが、閉経前後に急激に減少します。エストロゲンの減少で動脈硬化を引き起こす場合が多いため50歳前後からは特に気をつけましょう。また実際に内臓脂肪面積が100cm²以上であっても腹囲が基準値未満となる場合もあります。中性脂肪値や血圧、血糖値の2つ以上が基準値以上該当していても腹囲が基準に満たない人は、隠れメタボとも呼ばれています。近親者(2親等以内)で心筋梗塞や脳卒中、突然死をした人がいる場合は特に注意が必要です。